
Muchas infecciones no causan síntomas en personas sanas. El sistema inmune suprime la actividad del virus y, en consecuencia, la persona se convierte en el portador de la infección. Cuando la transmisión de este patógeno a los demás, se produce incluso si tiene una clínica de bienestar, ya que partículas de virus contenidos en los fluidos del enfermo. Oculto durante la infección puede ser la principal causa de la considerable difusión de la enfermedad: los pacientes de manera oportuna, no pasan de la encuesta y siguen contagiar a otras personas inconscientemente.
El virus del papiloma humano (vph) puede nombrar un ejemplo perfecto oculto del agente infeccioso. La mayoría de la gente se infecta al menos un tipo de vph durante toda la vida, sin embargo, las manifestaciones clínicas de la enfermedad se producen no en todos los casos. A las complicaciones de la infección, los médicos llevan un mayor riesgo de formación de un tumor maligno. Al hacerlo, los pacientes que sufren de síndrome de inmunodeficiencia, a menudo se produce es una consecuencia negativa de la enfermedad. Tópico medicamentos ayudan a suprimir los síntomas de la infección por hpv. También se recomienda la vacunación oportuna.
Leer más sobre la enfermedad
El virus del papiloma humano es el causante de las infecciones que atacan la piel y las mucosas de los órganos. La principal manifestación de la enfermedad es el crecimiento de los tumores en la cara, los genitales de la cavidad bucal y de la garganta. En algunos casos, acuminado papiloma se forman en los efectos inespecíficos lugares, como la piel de las extremidades inferiores y superiores. La localización de las verrugas depende del tipo de vph. La mayoría de las personas, la infección conduce a la oculta el transporte de la infección, sin embargo, al descenso de la inmunidad virus comienza a manifestar su virulencia. En algunos casos, las células inmunocompetentes auto destruyen patógeno en el plazo de 3-6 meses después de su invasión en el cuerpo.
La infección de vph es la forma más común de la enfermedad, la infección de trasmisión sexual. Este indicador se puede explicar la alta la virulencia asintomática del virus y el de la patología de la mayoría de la gente. El uso de condones no siempre se puede evitar el contagio, por lo que el enfermo puede seguir diseminando el virus incluso cuando protegidos por contacto sexual. Al mismo tiempo, los expertos han desarrollado vacunas eficaces de prevenir el desarrollo de oncogénico formas de vph. La inmunización se muestra a las chicas en la adolescencia, ya que la protección contra virus debe inculcar antes del primer contacto sexual.
Las características del virus
El virus del papiloma humano es el adn contiene patógeno. A diferencia de las bacterias y otros microorganismos, los virus pueden ejercer su actividad solamente después de la implementación en la jaula y la inserción de su propia información genética en el núcleo. Después de esta afectado la célula comienza a sintetizar las proteínas necesarias para el ensamblaje de las partículas virales. Casi todos los representantes de la familia humanos atacan a un solo tipo de organismos, y la infección de vph sólo puede ocurrir en los seres humanos.
Los científicos saben más de 600 cepas (tipos) para el virus del papiloma humano, que se diferencian de información genética. 40 tipos de vph causan diversas formas de la derrota de las membranas mucosas y de la piel. Cuando esta importancia clínica potencial tiene la clasificación de grado de oncogenetic de las cepas. Así, el cáncer de cuello uterino en las mujeres se produce con más frecuencia cuando la invasión de vph 16 y 18 tipos. Estos agentes infecciosos no siempre se manifiestan cambios en la piel.
El vph infecta basocelular capa de células epiteliales. El patógeno puede estar en forma de episoma, no relacionada con el celular de adn, o de forma integrada, relacionada con el genoma de la célula. Es integrado virus y produce proteínas necesarias y se producen las manifestaciones clínicas de la enfermedad. Los medios de vida de hpv en el cuerpo no es la causa directa de la malignidad de la degeneración de los tejidos, sin embargo, ser portador del virus aumenta el riesgo de que los factores de riesgo de cáncer.
Formas de transmisión
El virus contiene en las células basales del epitelio, por lo que cualquier micro lesiones de la piel y de las membranas mucosas aumentan el riesgo de infección. En la mayoría de los casos, el vph se transmite durante la relación sexual vaginal, anal o lingual contacto sexual. El preservativo puede proteger sólo una parte de la superficie de la piel, sin embargo, las partículas virales pueden penetrar en el cuerpo a través de otros mantos. La presencia de verrugas genitales, predispone a la transmisión de un patógeno, pero externamente la piel intacta medio de la enfermedad también es una fuente de hpv.
Otras vías de transmisión
- La infección en el bebé durante el parto. Los niños a menudo se producen lesiones del tracto respiratorio
- Independiente de la transmisión de un área del cuerpo a otra
- El uso total de artículos de higiene personal, incluyendo el de la maquinilla de afeitar, cepillos de dientes y toallas
- Una transfusión de sangre. Estudios recientes han confirmado la posibilidad de transfusión de la infección.
- Las intervenciones quirúrgicas en condiciones no desinfectados
A pesar de la variedad de causas de la invasión de los virus, sólo el género de la ruta de la infección de hpv tiene significación clínica. Otras fuentes de infección se caracterizan por un bajo riesgo de propagación del patógeno.
Factores de riesgo
Además de los directos, a los modos de transmisión del vph, también se debe tomar en cuenta el papel de los factores de riesgo. Se trata de las características de la imagen de la vida de la persona y de ciertos estados físicos.
Principales factores de riesgo de infección
- Un gran número de parejas sexuales. Incluso con el sexo seguro activa vida sexual, tarde o temprano lleva a la infección.
- Edad. Las verrugas genitales en la mayoría de los casos se detectan en los adolescentes y jóvenes de los pacientes, mientras que el condiloma la cavidad bucal y el sistema respiratorio son característicos de los niños.
- Un sistema inmune debilitado. Los pacientes que sufren de la infección por el vih o de inmunodeficiencia adquirida, son de alto riesgo de virus de la invasión. También vph vez más evidente sintomáticamente después de un trasplante de órganos.
- El daño de la piel y las membranas mucosas. Micro lesiones que facilitan la penetración del virus en basocelular capa de células epiteliales.
- El tabaquismo y el alcoholismo. Los malos hábitos debilitan la actividad de la inmunidad.
- Urinario de la infección.
Además, en el grupo de riesgo de infección incluyen a las mujeres embarazadas. Cabe recordar que la eliminación de los factores de predisposición a la enfermedad es la preventiva eficaz táctica.
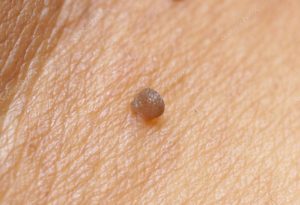
Evolución clínica
El período de incubación previo a la sintomático a las manifestaciones de la enfermedad, puede durar meses o no. El inmunocompetentes de los pacientes durante este tiempo, el cuerpo puede destruir la infección, sin embargo, la eliminación espontánea de un patógeno no siempre ocurre. Una persona puede ser al mismo tiempo está infectado con múltiples cepas del virus. Los signos de la infección por hpv se producen cuando el impacto de factores desfavorables, debilitan la defensa inmune de los tejidos. Debido a la recurrente de la corriente de verrugas periódicamente desaparecen y se forman de nuevo. El cáncer de las complicaciones de la infección pueden evolucionar a lo largo de varias decenas de años.
Las posibles consecuencias de la enfermedad:
- El carcinoma de cuello uterino – maligno al tejido epitelial. Este tipo de oncología asociados sólo con el virus del papiloma humano. Cuando la vacunación oportuna del riesgo cancerígeno disminuye.
- Carcinoma epidermoide anal. Esta complicación puede ocurrir en hombres y mujeres. Los primeros síntomas de cáncer anal incluyen sangrado y picazón en la piel.
- La violación de la micción debido a la obstrucción de la uretra las verrugas.
- Malicioso, el renacimiento de las verrugas en el área de la garganta y de la cavidad oral.
El cáncer de cuello de útero es una de las causas más frecuentes de muerte en las mujeres. Debido a que es una enfermedad relacionada con el virus produzca una invasión, es necesario regular el paso de encuestas con el ginecólogo. Las vacunas modernas protegen a las mujeres de más estos tipos oncogénicos del vph.
El diagnóstico
La inspección de los condilomas se ocupan de ginecólogos, urólogos, venereologists y dermatólogos. Durante la recepción, el médico le preguntará al paciente sobre las denuncias, reunirá a anamnesticheskie los datos y realizará una inspección de la piel de las entidades. Normalmente, las manifestaciones de vph se identifican fácilmente, sin embargo, es necesario descartar otras enfermedades. Para ello, el especialista prescribirá instrumentales y de laboratorio.
Los métodos de diagnóstico:
- Instrumental para la inspección de la vagina y el cuello uterino (colposcopia). Este estudio es obligatorio para el cribado de carcinoma cervical. Durante el examen, el médico puede detectar múltiples papiloma y áreas epitelialnoy de displasia.
- Biopsia – obtención de tela de materiales en el área de la piel o de las mucosas de los cambios. Screening citológico de la muestra permite detectar células malignas.
- Reacción en cadena de polimerasa – detección de partículas virales de HPV en el cuerpo. La aplicación de esta prueba da al médico la posibilidad de determinar la cepa del patógeno y de la carga viral.
- Digene-prueba de alta precisión de la detección del adn de oncogénico de cepas del virus del papiloma humano. El estudio se utiliza como un programa de cribado.
El tratamiento farmacológico
Elaborados por los medicamentos contra el hpv sólo permiten resolver los síntomas de la enfermedad y prevenir la malignidad de los tejidos. Completa la eliminación de virus con la ayuda de la terapia con medicamentos no es posible. Orales, y tópico fondos se asignan en caso de alto riesgo cancerígeno, la inmunodeficiencia y otras condiciones de estado. Si el virus no se manifiesta los cambios externos, lo suficientemente generales de las medidas de prevención.
Posibles de destino
- El ácido salicílico para eliminar las verrugas. No se utiliza para el tratamiento de la piel de la cara y los genitales.
- Cremas y ungüentos que contienen inmunomoduladores de la herramienta.
- Podofilox – pomada, con citotóxicos acción. El trazado de medicamentos afectada de la piel conduce a la destrucción de los patógenos de los elementos.
- Trihloruksusnaya ácido para la cauterización química general y de las verrugas genitales. Puede causar local de la sección de expresión.
Los medicamentos que figuran sólo debe utilizarse bajo tratamientos control. Después de la eliminación de verrugas de vph, la infección puede manifestarse de nuevo e incluso extenderse a otras áreas.
El tratamiento quirúrgico
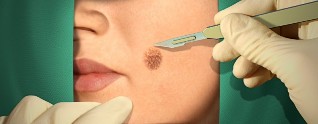
El médico puede sugerir al paciente quirúrgico y mínimamente invasiva métodos de eliminación de verrugas. Por lo general, estas técnicas no causan complicaciones, sin embargo, en los primeros días después de la intervención puede producirse hemorragia de los tejidos.
Tipos de intervención:
- normal, la extirpación quirúrgica;
- la congelación con nitrógeno líquido con el seguimiento de la la destrucción de los tejidos;
- eléctrica de la coagulación;
- la eliminación de los papilomas con láser.;
- el uso de radiowave "el cuchillo".
Todos los procedimientos realizan bajo anestesia local. El especialista solicitará el método más seguro el tratamiento de las verrugas genitales.
Pronóstico
Durante la infección por papilomavirus humano depende del estado inmunitario del paciente y específico de la cepa del virus. En aproximadamente el 30% de la población se produce la eliminación espontánea de un patógeno, condicionada a la inmunidad activa. Sintomáticamente la enfermedad se manifiesta a menudo en las mujeres embarazadas, los niños, los ancianos y los pacientes con inmunodeficiencias.
Para el hpv es característica recurrente de la corriente. Han formado papiloma pueden poco a poco a desaparecer o distribuirse en áreas adyacentes de la piel. Oncogénico las cepas de virus a menudo afectan la mucosa del cuello del útero, y se produce epiteliales displasia refuerza el efecto de los factores de riesgo de malignidad de la degeneración de los tejidos, como el tabaquismo y el uso de anticonceptivos orales. El tumor puede tomar de 10 a 20 años después de la invasión de los virus en el organismo.
La prevención de la
El método más fiable para la prevención es una primera inmunización. Una vacuna gardasil", que contiene las proteínas virales y los accesorios, es eficaz contra el vph 6, 11, 16 y 18 tipos. Si la vacunación se realiza a temprana edad a la primera relación sexual, el riesgo de desarrollo posterior de cáncer de cuello uterino en las mujeres no supera el 1%.
Más prevención:
- el uso de preservativos;
- las relaciones sexuales solamente con los socios;
- escrupulosa higiene personal;
- examen físico al menos una vez al año.

























